Prostate
Prostatectomie radicale – robot
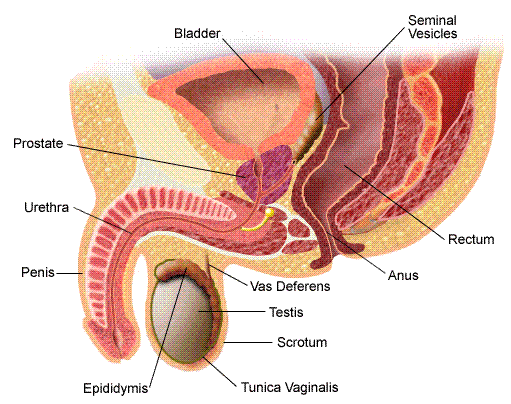
La prostate est une glande de la taille d’une châtaigne située sous la vessie traversée par l’urètre. Elle sécrète une partie du liquide du sperme. Elle a tendance à grossir avec l’âge et à devenir obstructive ; c’est ce qu’on appelle l’hypertrophie bénigne de prostate ou adénome de prostate. Un cancer peut parfois s’y développer de manière silencieuse, qu’il faudra rechercher si l’on veut le découvrir à stade précoce.
Adénome de prostate :
La prostate grossit et peut devenir obstructive (en comprimant le canal de l’urètre), l’évacuation de l’urine (miction) contenue dans la vessie est alors rendue difficile : le jet devient plus faible et la vessie qui lutte pour se vider à tendance à devenir nerveuse » donnant des envies fréquentes d’uriner. Au bout d’un certain temps la vessie ne se vide plus correctement il persiste alors un résidu après la miction qui a tendance à s’aggraver avec le temps. Si le patient tarde trop à consulter, la vessie peut se trouver dans une situation où elle ne se vide plus que par des fuites par trop plein (miction de regorgement), ce qui signifie que la vessie est en rétention permanente (chronique). Cela peut même retentir sur les reins qui se dilatent à leur tour par répercussion de l’hyperpression de la vessie.
Il existe des traitements médicamenteux pour les stades débutants qui permettent d’améliorer le confort du patient et de ralentir l’évolution de la maladie.
Quand le patient est trop gêné ou qu’il existe des signes de retentissement trop avancés sur la vessie il faut alors opter pour une opération par les voies naturelles (résection de prostate) qui consiste à « raboter » la prostate par l’intérieur pour libérer le passage de l’urine. Pour cela on utilise un appareil constitué d’une gaine qui passe dans l’urètre et d’une anse électrique qui coupe des copeaux d’adénome de prostate. Cette opération se fait sous anesthésie et nécessite une hospitalisation de 4-5 jours en moyenne.
Le cancer de prostate :
Certaines cellules de la prostate peuvent se cancériser mais cela n’a rien à voir avec l’adénome. Le cancer de prostate représente le premier cancer de l’homme de plus de 50 ans avec 60 000 nouveaux cas par an en France.
Il se guérit bien s’il est découvert à un stade débutant mais le problème est qu’il ne donne aucun symptôme à ce stade.
Il ne faut donc pas attendre les signes d’alerte mais le rechercher si on veut le trouver. Le dépistage consiste en la réalisation d’un toucher rectal et un dosage du PSA régulier à partir de 50 ans. Le toucher consiste à palper la prostate par un doigt intra-rectal car la prostate est juste en avant du rectum. On cherche à évaluer le volume de la prostate et surtout à noter la présence d’une induration suspecte. Le PSA se dose par une simple prise de sang. C’est une substance spécifique de la prostate qui augment notamment lorsqu’il y a un cancer. Si le toucher rectal ou le PSA sont anormaux, c’est la réalisation de biopsies de prostate, après la réalisation d’une IRM prostatique, qui permettra de mettre en évidence (ou pas) la présence d’un cancer. Si tel est le cas c’est l’urologue qui décidera avec vous du ou des traitements le mieux adapté à votre cas.
– Chirurgie (prostatectomie radicale coelioscopique robot-assistée) : Le traitement de référence pour le cancer de prostate localisé de l’homme jeune est l’ablation de la prostate (et des vésicules séminales). Ce traitement peut être réalisé par cœlioscopie, souvent robot-assistée. Parfois un curage ganglionnaire est également nécessaire pendant l’opération en fonction du type de cancer.
Il existe également d’autres traitements à discuter au cas par cas :
– Curiethérapie : mise en place d’implants radioactifs dans la prostate. Réservé à des indications bien particulières
– Radiothérapie : rayons X à haute intensité focalisés qui brûlent la prostate. Cela se déroule par des séances quotidiennes sur 7 semaines. Moins de risque d’incontinence mais plus de risque d’envies fréquentes d’uriner, et d’aller à la selle, du fait d’une atteinte de la vessie ou des intestins.
– HIFU : ultrasons de haute intensité (ablatherm) qui brûlent le tissu prostatique, également réservé à des indications précises
– Abstention surveillance : attitude récente proposée pour des cas sélectionnés de cancers millimétriques, pour lesquels on décide avec le patient d’attendre et de surveiller. Cela implique un suivi très régulier et des réévaluations par d’autres biopsies prostatiques à distance.
– Hormonothérapie : il s’agit souvent d’une piqûre tous les 3 à 6 mois qui bloque la sécrétion de testostérone à laquelle le cancer de prostate est sensible. Classiquement indiqué aux cancers évolués on peut aussi l’utiliser en complément de la chirurgie ou des rayons sur des cancers localisés à haut risque d’évolution.
En fonction du risque d’évolution du cancer il faut parfois combiner plusieurs traitements. Par exemple : chirurgie puis radiothérapie ou radiothérapie et hormonothérapie 1ère ou 2ème ligne ou chimiothérapie.
Tous ces traitements entraînent un risque de séquelles sur la fonction sexuelle, sur les mictions et la continence urinaire. Le risque d’incontinence urinaire après prostatectomie est fréquent mais ces fuites ne sont que provisoires les taux de récupération de la continence sont importants. Un an après l’opération 90% des patients sont guéris de leur incontinence.
Le PSA : (Prostatic Specific Antigen) substance dosée sur une prise de sang, produite spécifiquement par la prostate. Elle augmente dans toutes les pathologies prostatiques mais plus particulièrement en cas de cancer de prostate. On considère de manière grossière que son taux normal est < 4. Cependant son interprétation n’est pas si simple et il faut tenir compte d’autres éléments (âge, volume prostatique, cinétique, poids corporel, pathologie urinaire, traitements …). Nous participons actuellement à des protocoles de recherche pour essayer de découvrir d’autres marqueurs plus précis.
Biopsies de prostate : il s’agit d’un prélèvement de tissu de la prostate réalisé sous contrôle échographique par voie rectale ou périnéale. On réalise auparavant une anesthésie locale qui permet de réaliser le geste sans problème et sans anesthésie générale au cabinet (95 % des cas). Cependant, si le patient le souhaite, le geste peut être réalisé sous anesthésie générale lors d’une hospitalisation à la journée. Les prélèvements sont ensuite envoyés au laboratoire d’analyse des tissus (anatomopathologie). Les risques liés à ce geste sont les saignements et l’infection prostatique (1-2% des cas) qu’il faut traiter rapidement.